
「從社會關懷到創新實踐」!面對嚴峻的人口高齡化趨勢,聯合國預估2050年全球高齡人口將由2012年的8.1億人,增加2.5倍至20.3億。
我們面對超高齡社會,家庭照護能量有限,長者照護迫切需要透過「社區」的集體力量來彼此協助,透過熟悉的鄰里互助網,協助長者「在地」尊嚴老去。先進國家中,以日本與德國所做的努力最廣為人知,例如,日本於 2005 年推動「地區綜合支援中心」,支援高齡者及身障者的照顧,並建立「社區整體照顧模式」(Integrated Community Care Systems),得以結合企業、學校及政府,逐步建立彈性的高齡就業社區工作環境。德國則從2006年開始,整合社區團體、教會等資源,進行老人訪視及陪伴服務,其後成立多個以社區為基礎的「多代中心」,讓老、中、青年齊聚交流,將照顧長者、移民教育、家庭服務,以及志工服務整合起來。
如何建立支持性、永續性的社區力量,一直是我與研究團隊最深的社會關懷。然而,社區缺少整合政府與民間資源的專業人才,無法深入地、持續地設計多元或以特定族群為主的「健康促進方案」,或是透過「社區意識」的活化,來協助社區賦能。可喜的是,2020年5月通過公共衛生師法,明確指出公共衛生師除了能夠「規劃、推動或評估」民眾的健康,更要能規劃、執行及評估以「社區」或「場域」為基礎的「健康促進方案」。我們以社區與老化照顧的議題,分享過去10年所進行社區長者「健康促進方案」,藉以拋磚引玉。
(1) 結合「遠距照護」與「社區臉書」促進社區認同計劃
2013年,我們團隊在「臺灣大學改善前瞻研究領航計劃」的支持下,與臺大醫院「遠距照護中心」合作,在臺北市文山區「忠順社區」進行為期三個月的「在地樂活」社區方案,引入臺大醫院「遠距醫療」服務,並經營「社區臉書」,傳遞健康衛教資訊,支持長者「融入」社區,並能判讀與自我管理「三高」(高血壓、血脂、血糖)指標。我帶領團隊將遠距照護儀器架設在里辦公室內,鼓勵社區長者進入里辦公室,一方面「動手」親自操作科技產品(我們團隊從旁協助教導),另方面也能與里長或鄰居互動。臺大遠距醫療團隊會記錄整理每位參與者的健康指標,並繪製「個人化」的三高指標趨勢圖,並進行健康診斷,回饋給每一位參與的長者。在方案執行過程中,意外標出一位老伯有心臟疾病,老伯對我們說了好多次謝謝呢!
為了促進社區意識,我們團隊進一步建立當時還很少見的「社區臉書」,定期在社區臉書張貼健康資訊,提升社區居民健康意識。當計劃結束後,「忠順社區」臉書已能自行運作,參與的居民人數增加,里長也利用此社區臉書管道,提醒民眾參與社區活動。
 |
圖1 研究團隊進入社區講解計劃內容
接著於2018-2019年,我們團隊在教育部大學社會責任實踐計畫(USR)深耕型試辦計劃「國立臺灣大學社區照護暨教學研發整合計畫」 (NTU NICE)支持下,參與醫師、心理師、職能師、社工師的跨領域整合團隊,其中並負責執行「五步伐(5 STEPS)」健康識能增強方案。
2018年1月起,隨著跨領域整合團隊駐點臺北市南港區「基河國宅」社區,成立社區居民交誼的「365空間」場所,負責推動「五步伐(5 STEPS)」健康識能增強方案。由於多數病人走進醫師診間,不自覺會有「白袍」效應,使病人常處於「有聽沒有懂」的困境。「五步伐(5 STEPS)」方案是以「溝通」行為改變理論為基礎1,來設計介入方案,以確認病人「聽得懂」醫囑,達成自我健康管理目標。
簡單來說,「五步伐(5 STEPS)」指的是:「S: patients Speak」(病人先跟計劃團隊訪談,協助長者填寫「健康幸福處方籤」,說明身體問題),然後醫師問診並給予醫囑「T: Talk with doctors」,接著「E: Feedbacks」病人跟計劃團隊說明醫師醫囑,計劃團隊確認病人是否暸解醫囑「P: problems Identification」,病人執行醫囑意願,再將相關資訊回饋予醫師,說明執行醫囑之困難,包含經濟狀況、婚姻等社會因子,最後再由我們團隊與病人共同確認醫囑,討論「遵醫囑」的解決方案「S: Solving plan」。透過這些步驟,提升長者對衛教資訊及身體健康狀況之理解。參與居民近90人次,60歲以上居民約有13位。
(3) 運用3C體感遊戲豐富銀髮生活實驗計劃
在2017-2019年,我們團隊在國科會研究計劃(國科會「在地智活:社區互動、數位遊戲與健康老化」專題計劃)的支持下,將Xbox「體感遊戲」帶進社區,促進社區長者活躍老化!體感互動遊戲設計包含娛樂、安全、健康促進三項元素,讓長者們透過遊戲來玩出健康。「體感遊戲」可導入感測器科技(sensor),讓長者透過身體姿勢的擺動、眼球運動,在大螢幕上即時呈現長者運動姿勢是否正確,並給予分數及鼓勵話語,而長者除觀察自己身體姿勢的擺動,並可與其他參與的長者一起比賽,增加參與遊戲的趣味。
體感遊戲包括個人遊戲,雙人遊戲,以及團體遊戲,遊戲內容也有球類、音樂律動,或是揮拍動作。遊戲設計在於提升長者身體的律動協調,也藉由長者對動作正確性的自我掌握,增進長者注意力和集中力,希望在運動中增進長者社會互動。
在進行此為期6個月的方案時,我們應用擬實驗研究設計(實驗組與控制組),評估方案成效(因為無法採取隨機分配方式決定參與的長者),不僅開發前、後測問卷,也租用體適能測量儀器,並製作「個人化體適能變化趨勢圖」給每一位長者,大獲好評,也發現長者在體適能有顯著改善。
由於「體感遊戲」方案具有顯著成效,我帶領團隊進一步與企業「龍骨王」合作,運用該公司所開發的互動式復健系統HAPPYGOGO團體運動軟體及PAPAMAMA活動訓練軟體,重新規劃「體感遊戲」課程,並於2020年再次與臺北市萬華區及中正區的健康服務中心合作,分別進行3個月的「體感遊戲」課程。方案完成後,再次確認長者在生活品質及體適能各方面皆有顯著改善。研究成果發表於美國老人學會年會2。這次經驗中,我們也有了初次與企業公司合作的體會。
 |
圖 2 團體式體感遊戲
近年(2020-2022)則是展開為期3年社區長者健康追蹤研究(國科會「減緩老化衰弱的社會因素:「社會衰弱」(social frailty)的測量、變化趨勢及預測效果」專題計劃),針對中正及萬華區長者進行健康問卷調查及肌耐力的測量。因經歷新冠疫情(COVID-19),導致社區活動大幅縮減,第一波(wave 1)收案837位長者,第二波(wave 2)追蹤長者剩462位,持續追蹤完成三波(wave 1 , 2 , 3)調查的長者則有314位。在此研究計劃中,我們發展出「社區長者身、心、社會衰弱指標」,也建立簡短版恐懼跌倒(FES-I)的信效度,研究成果發表於台灣衛誌3及Geriatric Nursing 4。我們從此次收集的初步分析看到,在2021年疫情的三級警戒,長者的社會衰弱及寂寞感雖然較為嚴重,「心理焦慮」感卻自述改善許多,推測可能是疫情讓長者能與平時忙碌的家人相處,因此降低心理憂慮,隨著2022年疫情趨緩,防疫政策開放,長者「焦慮」感也隨之上升。預期未來會有更多深入的分析及成果。
 |
圖3 「長者健康長期追蹤研究」問卷收案
經過多年的社區參與,我們認為重建社區的力量,讓創新產業進入社區,引導社區「看見需求」,從而結合產業、學校及政府資源,產生社區行動方案,是未來臺灣面對高齡化人口趨勢,克不容緩的議題。
我們認為以「社區健康」為核心專業的公共衛生師,需要培養以下四項特質:1)「在地關懷視野、了解社區,具同理心換位思考」的心態(Mind-set);2)「行動方案」(Action plan)的規劃能力;3)以及解決問題與爭議、轉譯科學證據的「溝通能力」(Communicative planning); 4)更重要的是,要具有反省能力的「創新思維」(Creative thinking),如圖4。這條路才剛開始,有待後繼者的努力。
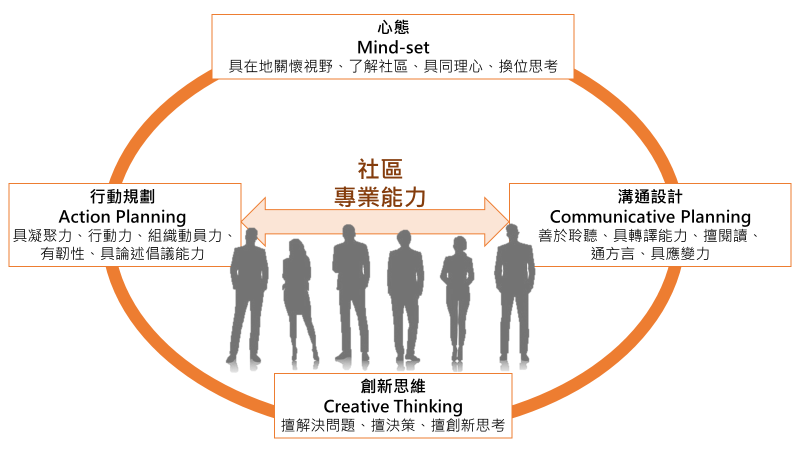 |
圖4 社區健康促進專業能力
參考文獻
1 陳端容, 鍾國彪, 吳麗竹, 曾靜瑤, & 張金堅. (2006) . 同儕資訊回饋與內科醫師開立 TG 檢驗次數之關係: 一個探索性研究. 臺灣公共衛生雜誌, 25, 2006, 1: 26-36.
2 Chen, Duan-Rung., Chen, Y. M., & Tseng, W. T. (2019). USING SOMATOSENSORY GAMES TO IMPROVE HEALTH AND SOCIAL ENGAGEMENT OF TAIWANESE OLDER ADULTS IN A COMMUNITY. Innovation in Aging, 3(Suppl 1), S921.
3 胡倍瑜, 游曉微, 邱慈穎, 林莉玲, 陳端容, & 陳雅美. (2019). 衰弱量表的效度驗證-一般社區長者以及獨居長者的應用. 台灣衛誌 2019; 38: 648-59.
4 Kuo, C. T., Chen, D. R., Chen, Y. M., & Chen, P. Y. (2021). Validation of the short falls efficacy scale-international for Taiwanese community-dwelling older adults: associations with fall history, physical frailty, and quality of life. Geriatric nursing, 42(5), 1012-1018.
